2015
대한배뇨장애요실금학회-대한요로생식기감염학회 공동 심포지엄

4월 3일 서울 신촌세브란스병원에서 “2015 대한배뇨장애요실금학회-대한요로생식기감염학회 공동 심포지엄”이 열렸다. 대구가톨릭의대 비뇨기과 김덕윤 교수가 좌장을 맡았고, 일본 국립의료장수연구센터 비뇨기과 Masaki Yoshida 과장이 ‘과민성 방광 치료의 최신 지견’을 주제로 강연하였다. 강연 주요 내용을 요약 정리하고자 한다.

좌장: 김덕윤 교수
대구가톨릭의대 비뇨기과
The Latest Knowledge in the Treatment of Overactive
Bladder and Various Prescription Options

Dr. Masaki Yoshida 과장
일본 국립의료장수연구센터 비뇨기과
과민성 방광의 정의 및 병리 기전
과민성 방광(overactive bladder, OAB)은 빈뇨, 야간뇨를 동반하며
절박요실금이 종종 동반되는 요절박으로 정의된다. 방광종양, 담석, 요로감염의 경우 OAB와 유사한 증상을 나타내므로 OAB 진단 시 이들을 제외시켜야 한다.
방광의 정상적인
생리를 살펴보면, 저장기에는 교감신경이 우세하게 작용해 방광을 이완시킨다. 아드레날린신경 말단에서 분비된 노르아드레날린이 요도에서 α1 아드레날린
수용체를 자극해 요도평활근을 수축시키고 방광에서는 방광평활근의 β3아드레날린수용체를 자극해 방광을 이완시킨다. 반면, 배뇨기에는 부교감신경이 우세해 콜린신경에서 분비된 아세틸콜린이 M2, M3 무스카린수용체에 작용해 방광평활근을 수축시킨다. 정상적인
경우 저장기에는 부교감신경이 절대 활성화되지 않는다.
OAB는 저장기에
이상이 생겨 발생한다. OAB인 경우 노르아드레날린에 의한 방광 이완이 충분히 일어나지 않아 방광의
긴장이 증가한다. 더불어 정상적인 저장기에는 활성화되지 않는 콜린신경이 활성화되어 아세틸콜린을 분비시키고
아세틸콜린이 방광평활근의 무스카린수용체를 자극해 배뇨근 과다활동과 같은 불수의수축을 일으킨다. 이로
인해 방광 긴장이 증가해 절박감이 증가한다.
OAB는 배뇨근의
긴장이 증가해있고 방광이 과민한 상태이다. 아세틸콜린, 삼인산아데노신(adenosine triphosphate, ATP), 신경성장인자(nerve growth factor, NGF)와 같은 요로상피 매개체들이
증가해 방광구심신경을 자극하고 이로 인해 방광의 감각이 과민해진다. 배뇨평활근의 미세한 수축(micromotion)이 절박감에 대한 뇌의 역치를 낮추는 것 또한 방광의 감각을 과민하게 만드는데 기여한다. 이와 같이 방광 감각과 긴장이 증가하면 빈뇨가 발생하고 차가운 물을 만지는 등과 같은 행동이 요절박을 유발한다. 이러한 과정 중에 콜린신경이 활성화되고 신경말단에서 분비된 아세틸콜린이 배뇨근을 과활성시키는데, 배뇨근 과활성으로 인한 압력이 요도의 압력보다 강해지면 절박요실금이 발생한다.
일본 OAB 치료 가이드라인
일본 OAB 치료 가이드라인에 따르면 모든 항콜린제와 β3아드레날린수용체작용제는
권고수준이 grade A로 사용이 강력히 권고된다.
Flaboxate, 중국약인 goshajinkigan, estrogen은 권고수준이 C1으로 근거가 많지는 않으나 사용이 권고된다.
여성 OAB 환자에서 항콜린제와 β3작용제가 모두 일차치료제이며 이는 권고수준 grade A이다. 항콜린제 간의 교체 투여는 grade C1이며 항콜린제를 β3작용제로 교차 투여하는 것은 효과
면에서는 grade B이고 안전성 면에서는 grade C1이다. β3작용제를 항콜린제로 교체 투여하는 것은 근거 부족으로 권고되지 않으며, 항콜린제와
β3작용제의 병용 투여는 solifenacin과 mirabegron 병용 투여만이 grade B이며 다른 병용 투여는
권고되지 않는다.
양성전립선비대증(benign prostate hyperplasia, BPH)을 동반하지 않는 남성 환자에서는 항콜린제 단독 투여가 grade B, β3작용제 단독 투여가 grade C1, 항콜린제와
β3작용제의 병용 투여가 grade B로 권고된다.
BPH를 동반한
남성 환자에서는 α1차단제 단독 투여가 grade B로 권고되며, α1차단제를 4~8주간 투여했음에도 불구하고 OAB 증상이 개선되지 않는 경우에 항콜린제 추가 투여는 grade A, β3작용제
추가 투여는 grade C1으로 권고된다. 전립선 크기가 30 cc 이상인 BPH를 동반한
OAB 환자에서 5α-환원효소억제제 단독 투여로는 빠른 효과를 기대하기 어려우므로 α1차단제와 병용 투여가 grade C1으로 권고된다. BPH를 동반한 OAB 환자에서
PDE5억제제인 tadalafil 투여가 grade B로
권고되지만 α1차단제나 5α-환원효소억제제와의 병용 투여는
근거가 부족하다.
유리토스®의 특징
항콜린제는
아세틸콜린이 결합하는 무스카린수용체를 차단하므로 배뇨근 과활성을 억제하고 요로상피에서 분비된 아세틸콜린의 작용 부위를 억제해 구심신경 활성을 감소시켜
요의와 요절박감을 억제한다.
유리토스®(imidafenacin)는 일본에서 개발된 항콜린제이다. M3와 M1 무스카린수용체에 대한 선택성이 매우 높아 침샘보다 방광에
더 선택적으로 작용한다. 반감기는 2.9시간으로 짧고 요절박, 빈뇨, 절박요실금을 개선시키는 것이 입증되었으며 다른 항콜린제와
비교해 이상반응이 거의 없다. 유리토스®는
또한 야간뇨 또는 수면장애에 유용한 것으로 나타났고 경증 인지장애 환자에서 안전하였다.
유리토스® 증량 연구
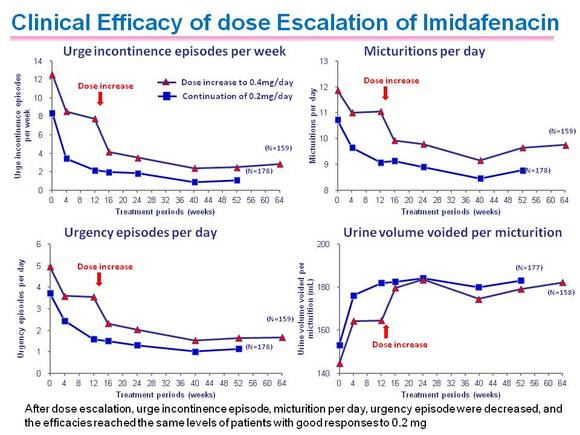
유리토스®의 1일 투여 상용량은
0.2 mg으로 0.1 mg씩 1일 2회 투여한다. 유리토스® 1일 투여 용량을 0.4 mg으로 증량했을 때 장기간 효과 및 안전성을
평가한 연구가 일본에서 시행되었다. 12주 동안 유리토스® 0.2 mg을 투여한 후에도 요절박, 빈뇨, 절박요실금과 같은 OAB 증상이 정상화되지 않아 증량이 필요한 환자
또는 증량을 원하는 환자의 경우 1일 0.4 mg으로 증량해 52주 동안 관찰하였다. 이 때 12주
동안 0.2 mg으로 치료한 시점에 중등도 또는 중증 부작용이 보고된 환자는 없었다.
0.4 mg으로 증량한 이후 절박요실금, 배뇨 횟수, 요절박은 감소하였고 배뇨 당 배출되는 소변양은 증가하였다. 이는 0.2 mg에 반응이 좋았던 환자와 동일한 수준이었다<그림 1>.
<그림 1> 유리토스® 1일 0.4 mg으로 증량 시 효과
안전성 면에서는 0.4 mg으로 증량한 군에서 입안 건조와 변비 발생률이 증가했으나 대부분의 이상반응은 경증 수준이었다.
결론적으로 유리토스® 0.2mg을 1일
2회 투여해 1일 0.4
mg까지는 안전하였고 내약성이 우수하였다. 또한 절박요실금, 요절박, 배뇨 횟수 등과 같은
OAB 증상을 개선시켰고 이러한 효과는 증량 후 52주 동안 유지되었다.
유리토스®는 환자의 상태에 따라 용량 조절이 가능하다. 낮증상이
심한 환자의 경우 아침에 0.2 mg, 저녁에 0.1 mg을
투여하고 밤증상이 심한 환자는 아침에 0.1 mg, 저녁에 0.2
mg을 투여한다. 하루 종일 증상이 심한 환자의 경우에는 아침, 저녁 모두 0.2 mg을 투여할 수 있다.
ADDITION 연구: BPH에서 알파차단제와
유리토스® 병용 투여 시 효과
알파차단제인
tamsulosin으로 8주 동안 치료를 받았는데도 OAB 증상이 지속된 BPH 환자를 대상으로 12주 동안 유리토스®를 병용 투여했을 때 효과
및 안전성을 tamsulosin 단독 투여군과 비교 평가한 다기관 개방형 무작위 평행군 연구가 시행되었다. 일차평가지수는 total Overactive Bladder Symptom Score
(total OABSS) 변화로 하였고, 이차평가지수는 주간 배뇨, 야간 배뇨, 요절박, 절박요실금을
기록한 방광일지와 International Prostate Symptom Score (IPSS), BPH
Impact Index (BII), Hours of Undisturbed Sleep (HUS)로 하였다.
4주 후부터 total OABSS는
tamsulosin 단독투여군과 비교해 유리토스® 병용군에서 유의하게 감소하였고 이는 12주까지 지속되었다<그림 2>.
<그림 2> BPH 환자에서 유리토스® 병용 시 우수한 OAB 증상 경감 효과
주야간 배뇨 횟수, 요절박, 절박요실금을 포함한 모든 배뇨 증상도 4주 후부터 단독군 대비 병용군에서 유의하게 개선되었으며 마찬가지로 12주까지
유지되었다.
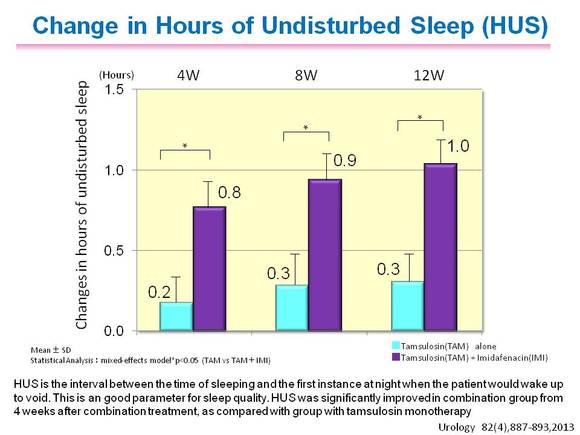
HUS도 병용군에서 4주 이후로 12주까지
단독군 대비 유의하게 개선되어 수면의 질이 향상되었음을 알 수 있었다<그림 3>.

<그림 3> BPH 환자에서 유리토스® 병용 시 수면의 질 향상 효과
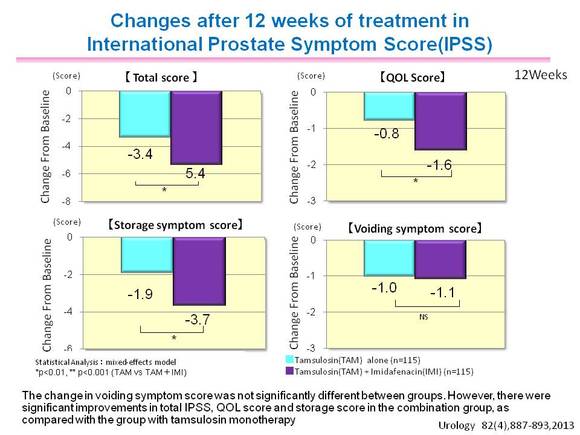
치료 12주 시점의 IPSS의 경우에는 비록 배뇨 증상 점수에서는 두 군간
유의한 차이가 나타나지 않았으나, 총 증상 점수, 삶의 질
점수, 저장 증상 점수는 유리토스® 병용군이 tamsulosin 단독투여군 대비 유의하게 감소해 전반적인 BPH 증상이 유의하게 개선된 것으로 나타났다<그림 4>.
<그림 4> BPH 환자에서 유리토스® 병용 시 BPH 증상 개선 효과
치료 12주 시점의 BII는 유리토스® 병용군에서 단독군보다 크게 개선되어 유리토스® 병용군에서 BPH가
삶에 미치는 영향이 보다 많이 경감된 것으로 나타났다.
이상반응의 경우 유리토스® 병용군에서 입안 건조와 변비가 모두 1.3%밖에 발생하지 않았고 두군 모두에서 요폐 또는 중증 이상반응이 보고되지 않았다. 병용 치료 12주 후 post void
residual (PVR)과 Qmax는 두 군간 유의한 차이가 없었다.
결론적으로 α1차단제와 유리토스® 병용 투여는 OAB를 동반한 BPH
환자의 증상과 삶의 질을 개선하는데 기여할 수 있는 유용한 치료법이며, 특히 수면의 질을
향상시키는 데 효과적이었다.
β3아드레날린수용체작용제
Mirabegron은 일본에서 개발된
OAB 치료제로 방광의 저장 기능을 강화시키고 β3아드레날린수용체에 선택적으로 작용해 OAB의 다양한 증상을 개선시킨다. Mirabegron은 항콜린제에서
보고되는 입안 건조와 변비 등과 같은 이상반응이 거의 발생하지 않는다.
Mirabegron과 다양한 항콜린제간의 효과 및 안전성을 체계적 논문
고찰을 통해 비교한 결과가 발표되었다. 2000~2013년에 발표된
OAB 치료의 효과와 안전성을 평가한 44건의 무작위 대조군 연구를 분석한 결과, 배뇨 횟수와 절박요실금에 있어서는 mirabegron이 모든 항콜린제와
유사한 효과를 나타내었다. 입안 건조의 경우 모든 항콜린제에서 mirabegron보다
더 높게 나타났다(Maman K et al, Eur
Urol 2014;65:755).
결론
일본에서는
항콜린제와 β3작용제 모두 OAB 치료의 일차선택제이다. β3작용제는
항콜린제와 유사한 효과를 나타내며 무스카린수용체의 억제와 관련된 이상반응은 거의 나타나지 않는다.
유리토스®는 OAB 치료에
grade A로 권고되며, 0.2 mg 1일 2회
투여로 증량하면 더 많은 OAB 환자에게 효과적이고 안전한 치료 기회를 제공할 수 있다. BPH를 동반한 남성 OAB 환자에서 α1차단제에 유리토스®를 추가 투여하면 환자의 삶의
질과 OAB 증상들을 향상시킬 수 있다. 또한 일본 OAB 가이드라인에는 유리토스®가 경증 인지장애
환자에서 야간뇨 또는 수면장애를 개선하는데 유용하다고 언급되어 있다.
질의응답
Q: 남성 OAB 환자에서 항콜린제와 β3작용제
중 어느 약제를 우선 선택하는가?
A: 의사에 따라 다를 것이다. 일본에서 시행한 체계적 고찰 연구에서는
유리토스®가 입안 건조, 변비, 요폐와 같은 이상반응 발생이 항콜린제 중 가장 적어 안전한 것으로 나타났다.
Q: β3작용제 투여 후 심혈관계 이상반응이 발생한 적이 있는가?
A: 그런 적은 없다. 그러나 여성 노인 환자에서 β3작용제 투여
시 QT 연장이 발생할 수 있으므로 주의를 기울여야 한다.
Q:
노인 환자에서 유리토스®를 투여했을 때 인지기능의 변화가
있었는가?
A:
유리토스®를 투여 후 인지장애가 발생한 경험은 없다. 최근 일본에서 발표된 1년 장기간 연구에서도 유리토스® 0.1 mg을 1일 2회 투여 시 MMSE (mini-mental status
examination)의 변화가 없어 안전한 것으로 나타났다.
<메티컬라이터부>















